Igennem de sidste 10-15 år er stofskiftesygdomme hos heste blevet en større og større del af vores hverdag i hestepraksis. Det begyndte med opmærksomhed omkring Cushings hos heste, som så senere blev til betegnelsen PPID (Pituitary Pars Intermedia Dysfunction). Vi fandt også ud af, at der var noget, der hed EMS, at overvægt kunne være skadelig, og at det alt sammen havde noget at gøre med forfangenhed.
Men det har også resulteret i stor forvirring omkring mange forkortelser og begreber – både hos hesteejere og dyrlæger. Forkortelserne EMS, PPID, ID og ACTH bruges i flæng, og der hersker ofte stor usikkerhed om, hvad der skyldes hvad, hvornår der skal testes, hvad der skal testes for, og i sidste ende hvilken behandling og forebyggende strategier der skal anvendes.
Forfangenhed igennem historien
De første kendte beretninger om sammenhæng mellem højt indtag af kulhydrater og forfangenhed stammer fra år 400 f.Kr, hvor Xenophon beskrev konsekvenserne af et for højt indtag af byg hos heste (1). På trods af dette var det først i 1980’erne, at man koblede insulinstofskiftet, overvægt og forfangenhed sammen (2). Dette skabte grundlaget for vores opfattelse af, hvordan og hvornår heste bliver forfangne. Man fandt ud af, at overvægtige ponyer var mindre følsomme for effekten af insulin, og dette skabte teorien om, at insulinresistens var årsagen til forfangenhed.
Siden dengang har denne opfattelse dog ændret sig en del. I 2007 fandt forskere i Australien ud af, at høje koncentrationer af insulin kunne forårsage forfangenhed hos raske heste og ponyer (3, 4). Dette flyttede fokus fra overvægt alene til manglende regulering af insulinproduktionen. Samtidig fandt man også ud af, at histopatologien varierede afhængigt af, om forfangenheden var forårsaget af inflammation eller hyperinsulinæmi (5).
Definitionen på EMS
Equine Metabolic Syndrome eller EMS begyndte at blive den foretrukne terminologi omkring sammenhængen mellem stofskifteproblemer, overvægt og forfangenhed. I 2010 kom American College of Veterinary Internal Medicine (ACVIM) med en anbefaling, hvor de anbefalede diagnosen EMS på baggrund af følgende kriterier (6):
- Øgede fedtdepoter, primært i specifikke områder af kroppen (regionale fedtdepoter) som fx spækkammen på halsen eller fedtdepoter ved haleroden
- Nedsat følsomhed for insulin; karakteriseret ved hyperinsulinæmi eller abnormt respons på kulhydrater
- Klinisk eller subklinisk laminitis, som ikke skyldtes en inflammatorisk hændelse som fx forædning eller systemisk infektion.
De erkendte dog, at slanke individer også kunne udvikle forfangenhed på samme baggrund som dem med forøgede fedtdepoter eller overvægt.
Siden den første anbefaling fra 2010 er der sket en betydelig udvikling i vores opfattelse af EMS baseret på intensiv forskning. Man har fundet ud af, at det ikke kun er overvægten, der er den disponerende faktor. Man ved fx, at overvægt forårsaget af et højt indtag af kulhydrater medfører markant lavere insulinfølsomhed og derved øget hyperinsulinæmi sammenlignet med overvægt forårsaget af et højt indtag af fibre og fedt (7, 8).
Man ved også, at genetik spiller en stor rolle. »Nøjsomme« gener bidrager væsentligt til disponeringen, hvorved ponyer og visse hesteracer, som de spanske PRE, har en langt større risiko for både overvægt, hyperinsulinæmi og efterfølgende klinisk forfangenhed (6). Vi ved derfor nu, at EMS og risikoen for forfangenhed skyldes et komplekst samspil mellem gener og omgivelser, nærmere betegnet epigenetik, hvor ændringer i genekspression påvirkes af omgivelser som foder, miljø, stress og alder (9).
Insulin Dysregulation (ID)
Efter man fandt ud af, at høje insulinkoncentrationer forårsager klinisk forfangenhed, begyndte forskere at undersøge, hvilke faktorer der udløser hyperinsulinæmi hos det enkelte individ. »Insulin Dysregulation« eller ID blev foreslået som en terminologi, der skulle omfatte forskellige årsagssammenhænge, der i sidste ende resulterer i høje koncentrationer af insulin og derved klinisk forfangenhed (10).
ID skyldes en kombination af én eller flere faktorer: Høj fasteinsulin, høj postprandial insulin (stigning af insulin efter et måltid) og/eller nedsat insulinfølsomhed. Den postprandiale stigning i insulin er sandsynligvis den vigtigste del af ID. Ved optagelse af kulhydrater øges produktionen af forskellige hormoner i tarmvæggen (GLP-1 og GIP). Disse hormoner kan forårsage en markant højere produktion af insulin fra bugspytkirtlen, end hvis kulhydraterne blev givet intravenøst. Visse individer har en langt højere produktion af fx GLP-1, sammenlignet med andre heste, som lever under de samme betingelser, hvilket er tilfældet hos mange nøjsomme hesteracer (11). Dette er forklaringen på, at dynamisk testning af insulin er en langt bedre måde at udpege individer med ID sammenlignet med fasteinsulin.
Ved en dynamisk test måler man hestens respons på optagelse af kulhydrater gennem tarmvæggen og ikke kun niveauet af basal insulin. Dette gøres oftest som en Oral Glukose Test (OGT), hvor en afmålt mængde glukosesirup gives i munden (eller som et lille måltid), og hestens insulinproduktion måles cirka 60 minutter efter.
Definitionen af EMS, ifølge den seneste Consensus Statement fra European College of Equine Internal Medicin (ECEIM) fra 2019, er forekomst af ID i kombination med øget risiko for forfangenhed, uanset om hesten er overvægtig eller har regionale fedtdepoter (12). Overvægt eller fx forstørret eller hård spækkam på halsen er derfor ikke ensbetydende med, at hesten har EMS.
Hvordan diagnosticeres EMS eller ID?
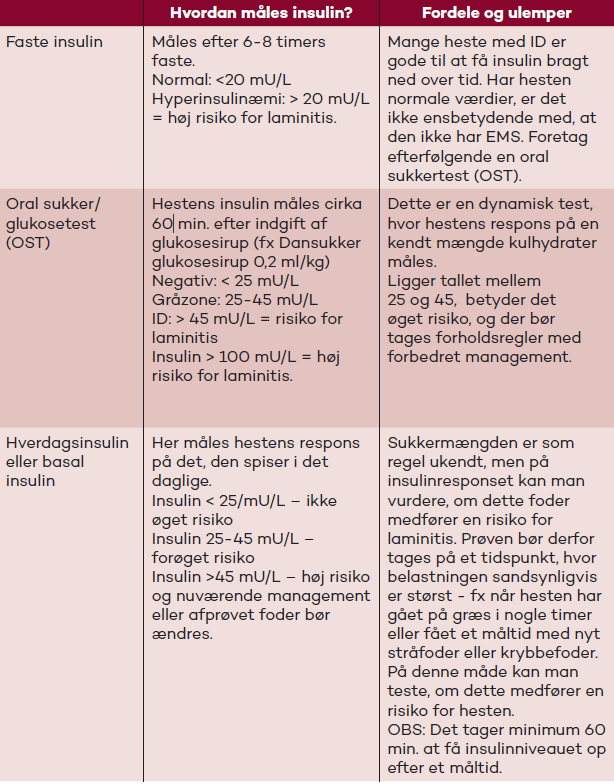
Grundlæggende er der tre måder, man kan diagnosticere EMS eller ID. Der er fordele og ulemper ved alle tre måder, og man skal være opmærksom på, at referenceværdierne ikke er ens ved de tre testmetoder.
- Faste insulin: Hestens insulinniveau måles i blodet efter 6-8 timers faste. Her ser man hestens evne til at få insulin bragt ned i normalt niveau imellem indtag af foder. De fleste heste, også heste med EMS, er rigtig gode til at få faste insulin bragt ned til normale værdier (<20 mU/L). Et normalt fasteinsulin kan derfor ikke udelukke, at hesten har EMS og bør derfor efterfølgende suppleres med en oral glukostetest (OGT eller OST) for at vurdere hestens respons på sukker. Et højt fasteinsulin betyder derimod, at hesten har ID.
- OGT: Hestens insulinniveau i blodet måles cirka 60 minutter efter, at glukosesirup er givet i munden i en dosis på 0,2 ml/kg legemsvægt. Dansukker glukosesirup kan nemt anvendes, da det kan købes i de fleste supermarkeder. Hesten skal stå i 3-4 timer (eller eventuelt natten over) uden at have spist kulhydratholdigt foder inden test (sukkerholdigt græs, kraftfoder med sukker/stivelse eller grovfoder med højt sukkerindhold). Hesten har et unormalt insulinrespons, hvis det er >45 mU/L, men da langt de fleste raske heste vil ligge på <25 mU/L, har hesten en forhøjet risiko, hvis tallet er imellem 25 og 45 mU/L. Et tal over 100 mU/L indikerer høj risiko for forfangenhed.
- Hverdagsinsulin eller basal insulin: Her måler man hestens respons på det foder og de omgivelser, hesten lever i til dagligt. Her kender man selvfølgelig ikke indholdet i det, hesten har fået at spise, men hvis tallet er >45 mU/L, indikerer det, at hesten bliver udsat for noget, som øger risikoen for forfangenhed. Man bør vælge blodprøvetidspunktet, sådan at det repræsenterer det højst tænkelige niveau af insulin i løbet af døgnet. Dette kan fx være: Når hesten har gået på græs i et par timer, et par timer efter et måltid, som indeholder stivelse og sukker, eller et par timer efter, at hesten har fået tildelt et måltid med grovfoder (hø eller wrap), som har et ukendt indhold af sukker. Her tester man, om det valgte management eller fodring er sikker for hesten, eller om der skal foretages ændringer.
Tabel - Diagnosticering af EMS eller ID hos heste.

Medicinsk behandling af ID
Medicin af gruppen natrium-glukose co-transporter 2 inhibitorer (SGLT2i) har vist sig at være effektiv i behandlingen af diabetes hos mennesker. Medicinen blokerer for reabsorption af glukose i nyrerne og forårsager glukosuri, reduktion af blodsukkeret og en markant sænkning af insulinproduktionen.
Præparater af denne stofgruppe, fx velagliflozin, canagliflozin og ertugliflozin, har også vist sig at have en markant effekt på heste med ID, hvor både kliniske symptomer på forfangenhed og prognose for heste med laminitis er blevet markant forbedret (13). Der findes endnu ikke registrerede produkter til denne dyreart, men erfaringer fra praksis har vist meget lovende resultater. Vi vil se nærmere på dette i del 2 af denne artikel, hvor publicerede studier og erfaringer fra egen praksis bliver gennemgået.
PPID og forfangenhed
PPID opstår på grund af aldersrelaterede og degenerative forandringer i hjernen hos heste. Styringen af hormonproduktionen i hypofysen bliver gradvist ødelagt på grund af nedsat udskillelse af dopamin, og resultatet af dette er blandt andet øget produktion af adrenokortikotroft hormon (ACTH).
Denne tilstand udvikles hos ældre heste, og cirka 20 % af heste over 15 år rammes af dette problem (14). Lidelsen udvikler sig langsomt og ses derfor oftest hos heste over 20 år og meget sjældent hos heste under 15 år (14).
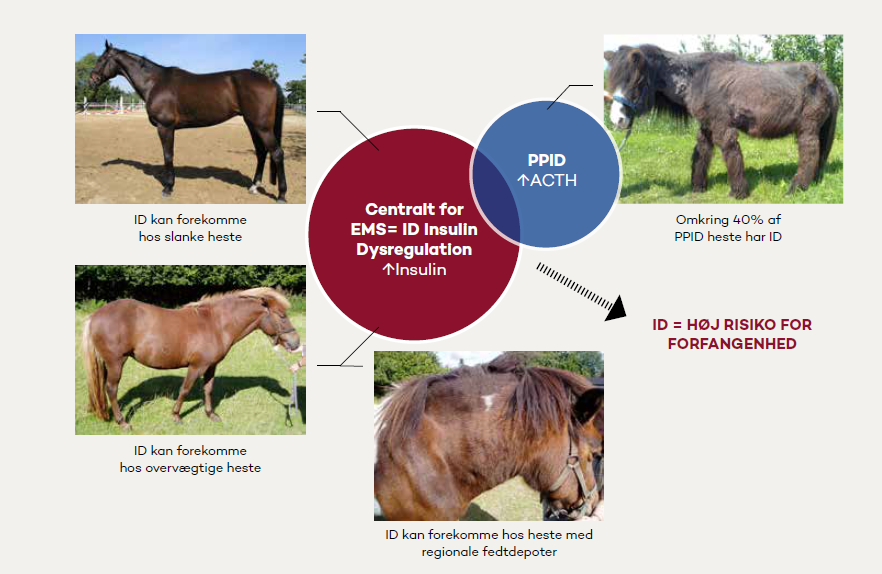
Figur 1. Det centrale i definitionen af EMS er tilstedeværelsen af insulin dysregulation eller ID. Heste med ID vil producere store mængder insulin, når de udsættes for kulhydrater (sukker og/eller stivelse) i foderet. Dette er den primære årsag til, at de udvikler laminitis. EMS kan forekomme hos slanke heste, selvom overvægt og regionale fedtdepoter ofte vil være disponerende for udviklingen af ID. Cirka 40 % af heste med PPID har samtidig ID, og dette er oftest forklaringen, når heste med PPID udvikler laminitis.
De tidligste kliniske tegn hos heste med PPID er pelsforandringer som forsinket fældning samt ændret adfærd i form af sløvhed og nedsat præstation. Da dette er meget uspecifikke symptomer, kan tilstanden være meget svær at få øje på. I takt med, at tilstanden udvikler sig, ses forskellige symptomer som hypertrichose (lang og krøllet pels), nedsat fældning, muskelatrofi, øget drikkelyst/urinering og/eller nedsat immunforsvar (15).
PPID diagnosticeres ved en blodprøve, hvor niveauet af ACTH måles. Produktionen af ACTH påvirkes af forskellige faktorer som stress og smerte, og derudover stiger de fysiologiske værdier i sensommer/efterår. Derfor bruges forskellige referenceværdier afhængigt af, hvilken måned hesten testes i (Dyrlægens Guide til PPID – Boehringer Ingelheim).
Forvirringen og forvekslingen af EMS og PPID opstår på baggrund af, at cirka 25 % af alle heste med PPID udvikler forfangenhed som det eneste symptom. Oprindeligt troede man, at forfangenheden hos PPID heste skyldtes det høje niveau af ACTH eller cortisol, men i dag ved man, at det skyldes høje koncentrationer af insulin som følge af ID. Man ved også, at cirka 40 % af heste med PPID har ID (16). Derfor bør alle heste med PPID også testes for ID ved dynamisk testning i form af en OGT.
Overvægt er fortsat et problem
Adskillige studier har fastslået, at overvægt er et kæmpe problem hos heste i hele verden. Forekomsten af overvægt eller fedme varierer fra >20 % til >70 % afhængigt af, hvilke lande, årstider og hesteracer der indgår i undersøgelsen. Overvægt er en alvorlig trussel mod både helbred og hestevelfærd, og konsekvenserne kan være alt fra ortopædiske lidelser, stofskifteproblemer som fx hyperlipæmi eller hyperthermi, nedsat fertilitet og generelt nedsat præstation. Selvom overvægt ikke længere indgår i definitionen af EMS, har undersøgelser vist, at overvægtige heste, der udvikler forfangenhed, har et mere alvorligt sygdomsforløb og en højere dødelighed end forfangne heste, der er slanke eller normalvægtige (17).
Nyligt opstået overvægt har også vist sig at være en risikofaktor for udviklingen af forfangenhed (18). Derfor skal overvægt identificeres og håndteres ved hjælp af bedre rådgivning til hesteejerne og ændret management.
I del 2 af artiklen ser vi på mulighederne for medicinsk behandling af EMS samt giver et indblik i, hvordan heste med forfangenhed og ID kan monitoreres og behandles.
Del 2: Behandling af EMS med management og medicin. Erfaringer fra praksis |





